
“2003年中国的住院率仅为4.7%,2023年突破20%。”
“中国住院率破20%大关”话题,登上了热搜。
10月8日,医疗自媒体“健闻咨询”发布原创文章《我国住院率破20%大关,多地医保局警觉,“爱住院”是真实需求,还是被诱导的?》,引起了部分财经媒体的关注。
第二天,“第一财经”公众号转发了这篇文章,使得舆情再次发酵。
根据国家卫健委发布的《2023年我国卫生健康事业发展统计公报》,2023年全国医疗卫生机构入院人次达到30187.3万(3.02亿),比上年增加5501.1万人次,居民年住院达到21.4%。
2017年中国住院率为16.5%,超过了美国、英国、意大利等高收入国家以及我们的邻国日本和韩国,但是中国的人口老龄化程度却远低于英国、美国、日本、意大利等国家。
当然,中国的住院率也不是一直都这么高。2003年中国的住院率仅为4.7%,2010年为10.0%,2013年飙升到14.1%,2019年为19.0%,其攀升速度堪比房价。
为什么中国人住院率这么高,主要动力来自需求方还是供给方?

中国人爱住院?
关于中国住院率变高原因,网上流传着三种说法。
▶▷第一种说法是,有些退休干部利用自己的特权,长期占用医院的床位和设备。
在热播剧《人民的名义》中,老检察长陈岩石拒绝搬进机关医院高干病房后,陈岩石的妻子抱怨道:你看看人家建设厅老厅长,在高干病房,一住就是18年。
艺术来源于生活。据媒体报道,某省医保局的相关负责人刘欣(化名)曾爆料,全省退休职工医保住院率达到了57%左右,省内的部分城市甚至更高。
不过,从全国来看,退休干部的人口占比还是很小,他们的行为无法改变全局。中国住院率20年间翻两番的主因,还得继续往下挖。
▶▷第二种说法是,人口老龄化越来越严重,国人体质也在下降,需要住院治疗的患者越来越多。

住院的老人
持这种观点的网友,喜欢引用钟南山院士在2014年说的一段话:“5年后、7年后,我们的肺癌、肿瘤、心血管病会大幅度增加。我毫不犹豫地可以说,中华民族的体质会有明显的下降。”
不过,国家国民体质监测中心不太认同这种说法。根据这个组织的调查,2020年全国达到《国民体质测定标准》“合格”等级以上的人数比例为90.4%,与2014年监测相比,提高了0.8个百分点。
而人口老龄化对住院率的影响,也没有想象中那么大。中国社会科学院经济研究所副所长朱恒鹏发现,从2009年到2016年,全国老龄化率比北京低近8%,但住院率却高了5.7%。
▶▷第三种说法是,住院报销金额比门诊报销高得多,为了减轻医疗开支,很多患者会主动申请住院。
以西安在职人员为例,在三级医疗机构的门诊报销比例为50%,最高支付限额为2000元;而在西安市三级医疗机构的住院部门,报销比例则不低于88%,最高支付限额为40万元。
住院报销和门诊报销的差距如此之大,很多人都会倾向于办住院手续,争取获得更多报销额度。
不过,一个巴掌拍不响,这些投机取巧的做法,还需要医院方面的配合。如果医生不同意,患者是无法住进医院病房的。
因此,比起患者的选择,医院和医生的态度更为关键。

正在照顾病人的护士

供给方才是关键
从某种程度上说,住院率不断攀升,医院和医生是隐形的推手。
2019年以前,医保部门和医疗机构之间采取按项目付费的办法。简而言之,医院每做一个项目,就多一份收入,其产生的费用均由参保人和医保部门承担。
当时,许多医院为了创造更多收入,偏向于诱导患者多做检查、多吃药物、多做手术。医院要完成这个目标,就要增加患者在医院的停留时长,最好的办法就是让患者住院。所以,从2003年到2019年,住院率开始节节攀升。
某种意义上讲,医院有时候不仅治病,也倾向于在“养”病
为了更加妥善合理地分配和使用医疗资源,国家医保局开始推行医保基金支付方式改革,引入了DRG管理工具。
DRG,全称是Diagnosis Related Groups,翻译过来是“疾病诊断相关分组”。它诞生于上世纪80年代的美国,当时美国医疗负担很重,住院人次逐年增高,住院总费用飞速上升,面向65岁以上老年人的医保Medicare濒临破产。
DRG模式下,医保部门不再按照病人在院的实际费用(即服务项目)支付给医疗机构,而是按照病例所进入的DRG的付费标准进行支付。不管医院给某位患者治病时具体做了多少项目,用了多少药,医保基金给到同一个组里每位患者的钱都是同样的“一口价”。
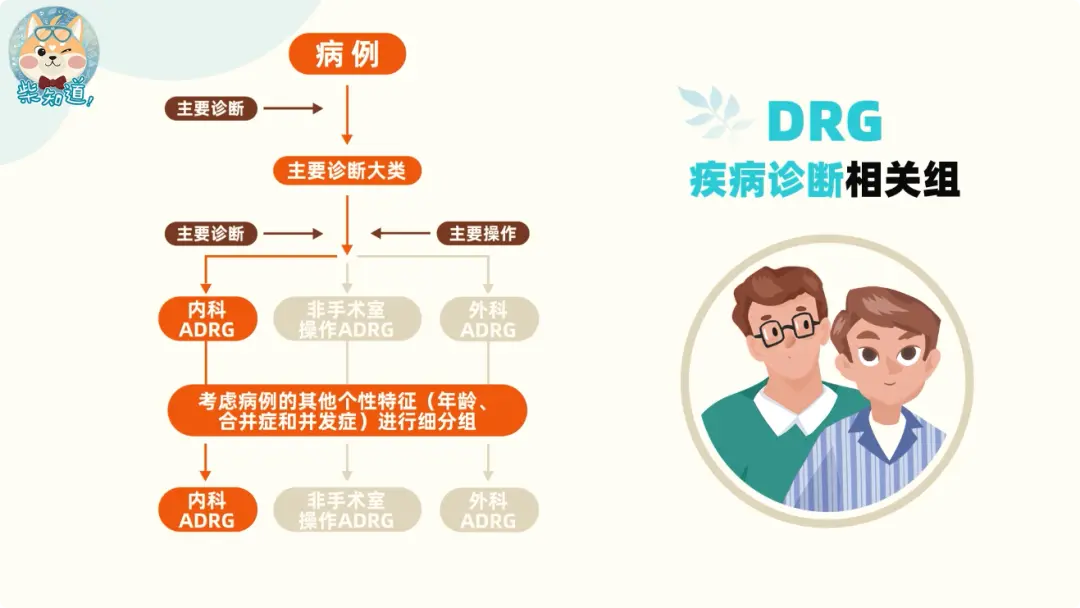
图源:网络
这意味着,如果医院还给患者安排“过度检查”“过度用药”“过度治疗”,那医院非但赚不了钱,反而要亏钱。
1984年,Medicare推出了DRG,效果立竿见影:从1983年到1990年,美国患者的平均住院日从10.2天降低到8.7天,住院总费用增速从18.5%降低到了5.7%。
中国不仅引进了DRG模式,还在此基础上创造了DIP模式(Diagnosis-Intervention Packet)。DIP基于患者住院治疗的真实经历,把每一种病和治疗方式随机组合,穷举出一系列病种组合。
DIP比DRG更加精细化。以阑尾炎手术为例,在DRG里就只有一个分组,但在第一版《DIP 目录库》中就分出了37种。
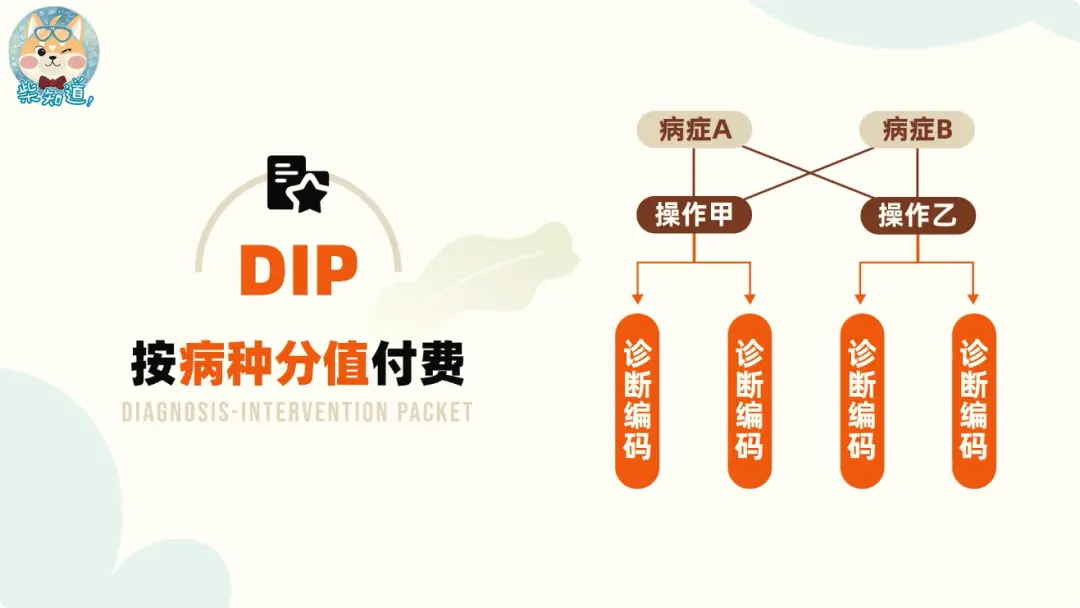
图源:网络
DRG/DIP采用预付费、打包价的方式,变过去“为治疗过程”付费为“为治疗结果”付费。医院原有利润模型被打破——药品、耗材、检查等从收入变成成本,倒逼医院从原先“多做多得”转为谋求“做精做专”,有动力聚焦临床需要,采用适宜技术因病施治、合理诊疗,避免大处方、大检查。
但是,中国DRG/DIP支付方式改革也带来了一些新问题。
中国在执行DRG/DIP改革的时候是按照医院的工作量(点数)来结算的,点数上不封顶,单个医疗机构的收入也就没有上限。这个时候,医院就可以把门诊病人转到住院部,加大医生的工作量,来获得更多医保报销金额。
而且医院还发现,虽然同一病种单次住院的报销金额是不变的,但如果让这名患者多住几次医院,就可以多获得几份报销收入。这就是所谓的“分解住院”,分解的次数越多,得到的回报越丰厚。
为了提升住院率、获得更多报销收入,有些医院甚至走上了违法犯罪的道路。
就在住院率突破20%的成为热点的前一天,10月8日,国家医保局通报了一起医院骗保案例。
国家医保局初步查实,江苏省无锡虹桥医院以勾结中介或以免费体检为名,拉拢诱导参保人员虚假住院,通过伪造医学文书、虚构诊疗服务等,涉嫌欺诈骗取医保基金1179.2万元。
据悉,这家医院已经形成了一条通过虚增住院人数来骗取医保基金的利益链。参与造假的人员从中提成,中介每介绍1人分50元;参保人员每“住院”1次分200—300元;负责虚假诊疗的医生每单分50—80元,其他医护人员每编造1份检查检验报告分15元。
这则通报发出后,在网络上引起了轩然大波。
这不是个案,全国各地都有拉人“住院”骗保的现象。光是重庆一地,今年就查出50多家涉嫌骗保的医院。

过度医疗
这一模式下,天然会导向一个经济学困局:过度医疗,即小病大治。
小巴的一位同事,三年前得了眼睑带状疱疹,在医院治疗。治疗方案有二,“回家吃药一周看治疗效果”或“住院深度治疗一周”,后者在治疗过程中还附带一次个人身体检查,一系列眼部仪器护理、注射后伤口热敷等。
出于对身体的关心和病情恢复考虑,同事最后选择了住院方案。事后回想,其中不乏医院的“劝说”,结账时发现,若单纯药物支出约在300元左右,住院支出最终花费了3000多元。
“过度医疗”是自然的经济现象。其根源在于三方面:一是医患之间信息不对称;二是源于医疗人力资本的资产专用性,即便是医生自己看病,也免不了被“过度医疗”;三是过度医疗的识别成本很高,过度医疗、防御性医疗和适度医疗的边界本身模糊不清。

医院内前来就诊的患者
一位经济学家告诉小巴,上世纪六十年代,英国政府曾推行牙科治疗全报销政策,原本是想减轻英国人看牙成本,让青少年拥有一口健康白皙的好牙。
结果却是,六十年代出生的英国人,牙齿健康状况比上一代和下一代都要差。
原来,在免费医疗体系下,英国牙医会给患者搞“过度医疗”项目,反复折腾患者的牙齿。对牙医来说,赚来的钱是自己的,付款的是公共资金,而病人本身又没有太多辨别能力,所以这种情况下就很容易出现道德风险,同时出现了医疗效率低下和医疗资源挤兑的情况。
类似的事情,在美国也出现过。在上世纪中叶,抗生素被美国人捧为“万能神药”,不管得了什么病,医生都会给你开抗生素,患者也很乐意接受。结果却导致细菌抗药性的迅速提升,危害美国人的身体健康。
回过头来说中国,实施DRG/DIP支付方式改革后,“过度开药”和“过度检查”现象虽然有所缓解,但利益驱动下,“过度医疗”的问题依然存在。
不合理的住院率以及过度医疗的问题,最终会让医保基金承压。
2023年,中国职工医保基金收入增速少于支出增速。从地方上看,衡水、苏州等城市的医保基金出现了亏空。
2023年,衡水城乡居民医保基金收入353496万元,支出404214万元,当年结余-50718万元。同一年,苏州城乡居民基本医疗保险基金总收入47.09亿元,总支出54.47亿元,当期赤字7.39亿元。
当医保基金捉襟见肘时,政府、医院、参保人和患者都将承受更大的压力。
从2003年到2024年,城乡居民医保人均筹资标准从10元/人增长到400元/人;相对应地,国家财政对居民参保补助进行更大幅度的上调,从不低于10元/人增长到不低于670元/人。
而随着人口老龄化的加剧,参保人的经济压力可能会更大。
文 / 巴九灵
| 欢迎光临 微言网 (http://cwyan.com/) | Powered by Discuz! X3.2 |